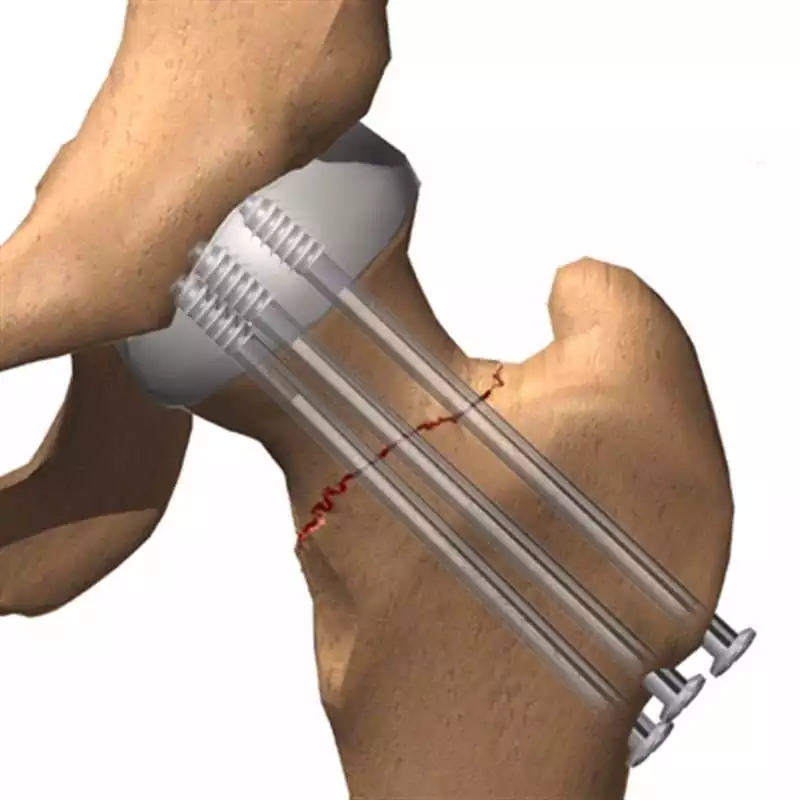
Перелом шейки бедра – анатомическое нарушение целостности бедренной кости, которое практически не поддается консервативному лечению. В большинстве случаев патология лечится хирургическим путем, одним из видов которого является остеосинтез. Остеосинтез при переломе шейки бедра – оперативное вмешательство, при котором выполняется репозиция фрагментов бедренной кости и их жесткая фиксация.
Цель остеосинтеза – воссоздание правильного положения костных отломков в зоне перелома, сохранение их неподвижности до окончательного сращения шейки бедренной кости.
При операции используются различные конструкции – металлические спицы, резьбовые и стержневые системы, устройства с диафизарными пластинами. Системы для остеосинтеза изготавливаются из специальных сплавов металла на основе титана или стали, которые должны быть устойчивыми к коррозии и биосовместимы с тканями человеческого организма.
Показания и противопоказания к остеосинтезу бедренной кости
Операция по репозиции (сопоставлению в правильном положении) фрагментов при переломе шейки бедра требуется в следующих случаях:
- перелом со смещением;
- оскольчатый перелом;
- комбинированная травма, например, перелом, сочетающийся с вывихом;
- неправильное срастание кости, псевдоартроз и другие осложнения после предшествующего консервативного или хирургического лечения.
Остеосинтез показан не всем пациентам. В основном он выполняется людям молодого возраста, ведущим активный образ жизни, у которых хорошее кровоснабжение костной ткани и высокий регенеративный потенциал обеспечивают высокие шансы на восстановление целостности шейки бедра после перелома. У пожилых пациентов (старше 65-70 лет) этот метод лечения практически не применяется, ему предпочитают эндопротезирование. Существуют и общие показания к операции. К ним относятся:
- декомпенсированные заболевания различных органов и систем;
- тяжелое общее состояние пациента, шок, кома;
- инфекционные заболевания, активная форма туберкулеза;
- коагулопатии;
- гнойные воспаления, инфекция кожи, мягких тканей, кости в зоне вмешательства;
- серьезные ментальные нарушения;
- тромбофлебит нижних конечностей тяжелой степени.
Для успешного результата остеосинтеза при переломе шейки бедра также учитывается его локализация, степень нарушения кровоснабжения кости в зоне травмы. Субкапитальный перелом со смещением, существенное нарушение кровоснабжения головки бедренной кости, вероятность асептического некроза значительно снижают вероятность успешного вмешательства.
Остеосинтез при переломе шейки бедра
При этой патологии операция выполняется двумя основными методами – экстрамедуллярным и интрамедуллярным. Оба этих способа являются разновидностью внутреннего (погружного) остеосинтеза, однако при экстрамедуллярном элементы конструкции не затрагивают костномозговой канал, а при интрамедуллярном – проводятся через него.
При экстрамедуллярном остеосинтезе используются специальные пластины, которые крепятся к кости винтами.
Интрамедуллярный метод
Интрамедуллярный остеосинтез – один из самых эффективных методов лечения переломов. Он заключается во введении в костномозговой канал каждого из отломков кости специальных устройств – стержней, штифтов, которые могут быть ригидными или полуэластичными. Для обеспечения стабильности системы на дистальных концах фиксирующих элементов имеются отверстия для винтов или специальные загибы. Конструкциями для интрамедуллярного остеосинтеза можно зафиксировать даже переломы со множеством осколков. Штифты вводятся в костномозговой канал после его предварительного расширения или без него. После сращения кости все интрамедуллярные конструкции удаляются.
Подготовка к операции остеосинтеза шейки бедра
При переломе шейки бедренной кости оперативное вмешательство рекомендуется проводить как можно быстрее, поэтому подготовка к нему должна проходить в ускоренном режиме.
Для подтверждения диагноза перелома, определения его характера проводится рентгенография. Оценить степень нарушения кровоснабжения зоны перелома, влияющего на возможность проведения остеосинтеза, помогут компьютерная или магнитно-резонансная томография.
Пациенту также назначают дополнительное обследование:
- общие анализы крови и мочи;
- биохимический анализ крови, определение группы крови и резус-фактора;
- гемостазиограмма;
- анализ на определение показателей минерального обмена (фосфор, кальций);
- денситометрия;
- ЭКГ;
- ФЛГ или рентгенография органов грудной клетки.
При наличии сопутствующих патологий необходимо заключение лечащего врача о возможности оперативного вмешательства. Накануне вечером или непосредственно перед операцией с пациентом беседует анестезиолог, который выяснит – проводилось ли хирургическое лечение ранее, какой вид анестезии применялся, есть ли у больного аллергия на лекарственные препараты, злоупотребляет ли он алкоголем, какие медикаменты принимает на постоянной основе. Эти данные помогут доктору подобрать оптимальное анестезиологическое пособие. В большинстве случаев остеосинтез при переломе шейки бедренной кости проводится под общим наркозом. В некоторых случаях возможна эпидуральная анестезия.
Стандартная подготовка включает в себя очищение кишечника с помощью клизмы или специальных препаратов накануне вечером и утром в день операции, удаление волос в области операционного поля. Последний прием пищи (легкий ужин) должен быть за 8-10 часов до вмешательства, оно проводится натощак, утром в день операции нельзя есть и пить.
Ход операции
Пациент укладывается на операционный стол и вводится в наркоз. Во время операции он не будет ничего чувствовать и придет в себя в палате интенсивной терапии, где будет находиться под пристальным наблюдением медицинского персонала.
Конечность фиксируется в нужном положении, на нее накладывается жгут. Операционное поле обрабатывается антисептиком. Затем хирург выполняет разрез, величина которого от 2-3 до 10-15 см, в зависимости от того, проводится закрытая или открытая репозиция.
При закрытом интрамедуллярном остеосинтезе фиксирующая конструкция вводится в определенную точку головки бедренной кости под контролем рентгенографии через разрез длиной 2-3 см путем вкручивания и использования специальных инструментов.
Открытый остеосинтез предполагает более обширный разрез (до 10-15 см), сопоставление костных фрагментов, установку выбранной фиксирующей системы.
Заключительный этап операции – обработка раны, ее дренаж, наложение швов. Если выбранная техника предполагает иммобилизацию конечности, больному накладывают гипсовую повязку.
Возможные осложнения
Остеосинтез шейки бедра может сопровождаться общими осложнениями, присущими любому хирургическому вмешательству, и специфическими. К общим относятся инфекционные осложнения, жировая или воздушная эмболия, застойная пневмония, тромбоз глубоких вен конечности.
Специфические осложнения остеосинтеза:
- асептический некроз головки бедренной кости;
- несращение костных фрагментов
- нарушение стабильности фиксации, разъединение костных отломков;
- остеомиелит бедренной кости;
- формирование ложного сустава;
- артроз, артрит тазобедренного сустава.
Чтобы избежать осложнений, хирург должен тщательно оценивать возможность и целесообразность остеосинтеза перед операцией, соблюдать все правила асептики и антисептики во время вмешательства. Пациенту следует строго выполнять все рекомендации врача в послеоперационном периоде.
Реабилитация
Сразу после операции пациента переводят в отделение или палату интенсивной терапии, на место вмешательства накладывается холодный компресс, назначается антибиотикотерапия, обезболивающие средства, по необходимости – другие препараты. Постельный режим после оперативного вмешательства не должен быть длительным, максимум 1-2 суток, ранняя активизация способствует профилактике послеоперационных осложнений, более быстрому восстановлению. Однако нагрузку на оперированную конечность нужно уменьшить, больному следует передвигаться на костылях. В раннем восстановительном периоде проводится дыхательная гимнастика, массаж для предупреждения застойных явлений. Необходима обработка швов, которые снимаются на 10-12 сутки.
После заживления операционной раны больному назначаются восстановительные процедуры, количество и интенсивность которых увеличивается постепенно. К ним относятся:
- лечебная физкультура – пассивные и активные упражнения, занятия на тренажерах;
- физиотерапия;
- лечебные ванны;
- парафиновые обертывания;
- массаж;
- плавание, аквагимнастика.
Время для полного восстановления функций конечности и возвращения к привычному образу жизни зависит от многих факторов: возраст пациента, состояние его здоровья и физическая форма в целом, тяжесть перелома, отсутствие или наличие послеоперационных осложнений. Реабилитационный период может занимать от 3-6 до 12 месяцев.
В Центре тазобедренного сустава остеосинтез при переломе шейки бедра проводится с применением современных методов, высокотехнологичного оборудования. Опытные врачи клиники постоянно повышают квалификацию, используя в своей деятельности только лучший опыт. Сотрудники Центра прилагают все усилия к тому, чтобы лечебный процесс, восстановление пациентов протекали максимально быстро, комфортно и с наилучшими результатами. Узнать цену на операцию остеосинтеза шейки бедра, задать другие интересующие вопросы можно позвонив по телефону, указанному на сайте клиники, или оставив заявку на консультацию через форму обратной связи.
Видео
Ходьба без костылей после операции по остеосинтезу шейки бедра. Ходьба после операции. 18+
Отзывы пациентов
Сотрудники центра

Стаж работы 5 лет
Специализация:
-Эндопротезирование тазобедренного сустава через прямой передний доступ
-Тотальное эндопротезирование тазобедренного сустава с помощью робота ассистента МАКО
-Ревизионные операции тазобедренного сустава
-Консервативное лечение тазобедренного сустава

Стаж работы 13 лет
Врач высшей категории
Специализация:
-Эндопротезирование тазобедренного сустава через прямой передний доступ
-Тотальное эндопротезирование тазобедренного сустава с помощью робота ассистента МАКО
-Ревизионные операции тазобедренного сустава
-Консервативное лечение тазобедренного сустава

Не позволяйте боли в суставах определять вашу жизнь
Подарите себе свободу движения без ограничений
За 5 лет с помощью метода DAA к активной жизни мы вернули более 3 тысяч пациентов